河南日报社视觉全媒体中心·大河报记者赵梓杉
520克有多重?大约是一瓶矿泉水或是两个排球的重量,你有想过吗?这可能会是一个新生儿出生时的体重。
早产儿是指胎龄不足37周出生的新生儿,而胎龄不足28周出生,则通常被称为超早产儿,属于早产儿中风险最高的一类。体重越小,婴儿器官发育越不成熟,需依赖专业医疗支持,且面临呼吸、感染、神经系统损伤等多重挑战。由于他们体型较小,甚至还没有成年人一个手掌大,也被称为“掌心宝宝”。
3月初,郑州大学第二附属医院新生儿科病房外,一对夫妇来接自己的孩子回家。孕龄26+2周、出生时体重仅520克的“掌心宝宝”,在经过106个日夜后,体重到了2450克,即将回到她温暖的家。

对于超早产儿而言,出生后的“黄金60秒”,是决定其能否迈出生命第一步的关键。
郑州大学第二附属医院儿科支部书记,儿科教研室主任、新生儿重症监护病房(NICU)主任周川介绍,“黄金60秒”也是胎儿娩出后的第一关。“立即用无菌的塑料薄膜包裹婴儿全身,最大限度防止水分蒸发和体温流失,这是维持其生命体征的基础。”周川解释道,“由于超早产儿自主呼吸极其微弱,需快速进行气管插管,建立人工气道,注入肺表面活性物质;快速完成脐动静脉置管,为后续抢救用药、营养支持打通“生命通道””。
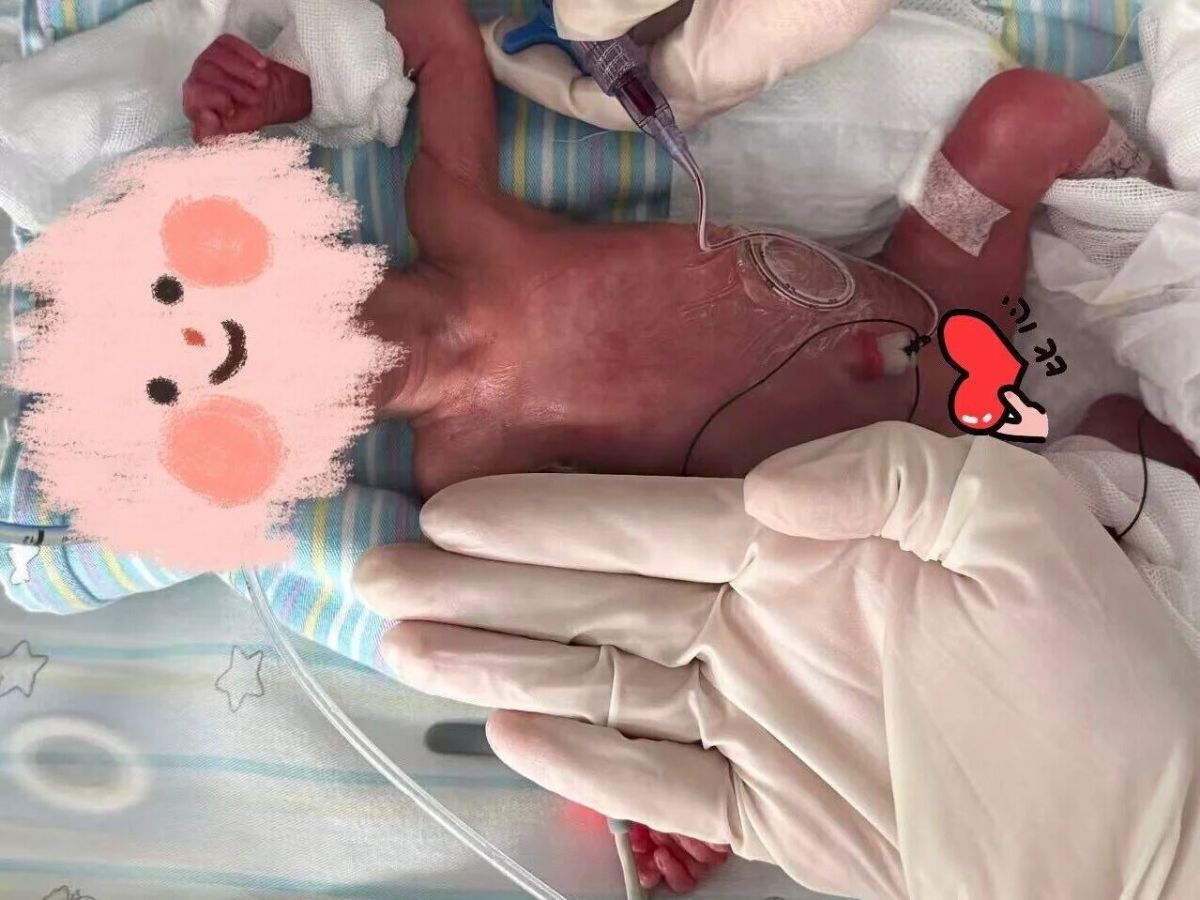
刚出生时体重仅有520克
“一个体重仅500克的孩子,全身血液总量仅约40毫升,即便是最小号的留置针,也难以顺利建立静脉通路”,而静脉通路又是输注药物、补充营养的“生命通道”,其建立的难度直接关乎救治的成败。“那我们就用它最天然的一个管道——脐静脉,通过静置直径仅1毫米的管道来为胎儿输送药液和营养。”周川说。
闯过初始的抢救关后,超早产儿还需面对各类严重并发症的威胁。
针对高发的颅内出血,医护人员实施集束化护理,最大限度减少对患儿的搬动和刺激,严密监测血压与内环境,确保各项指标稳定;对于坏死性小肠结肠炎这一超早产儿常见重症,医护人员从0.5毫升母乳的口腔涂抹开始,逐步引导患儿胃肠道适应,严密监测腹胀、消化等情况,循序渐进建立肠内营养;在支气管肺发育不良的防治上,通过精准调整呼吸机参数,在肺保护与通气需求之间找到平衡,最大限度降低并发症对患儿的伤害。“所有措施的核心,都是为了最大限度减少并发症发生率,为患儿的健康保驾护航。”周川强调。
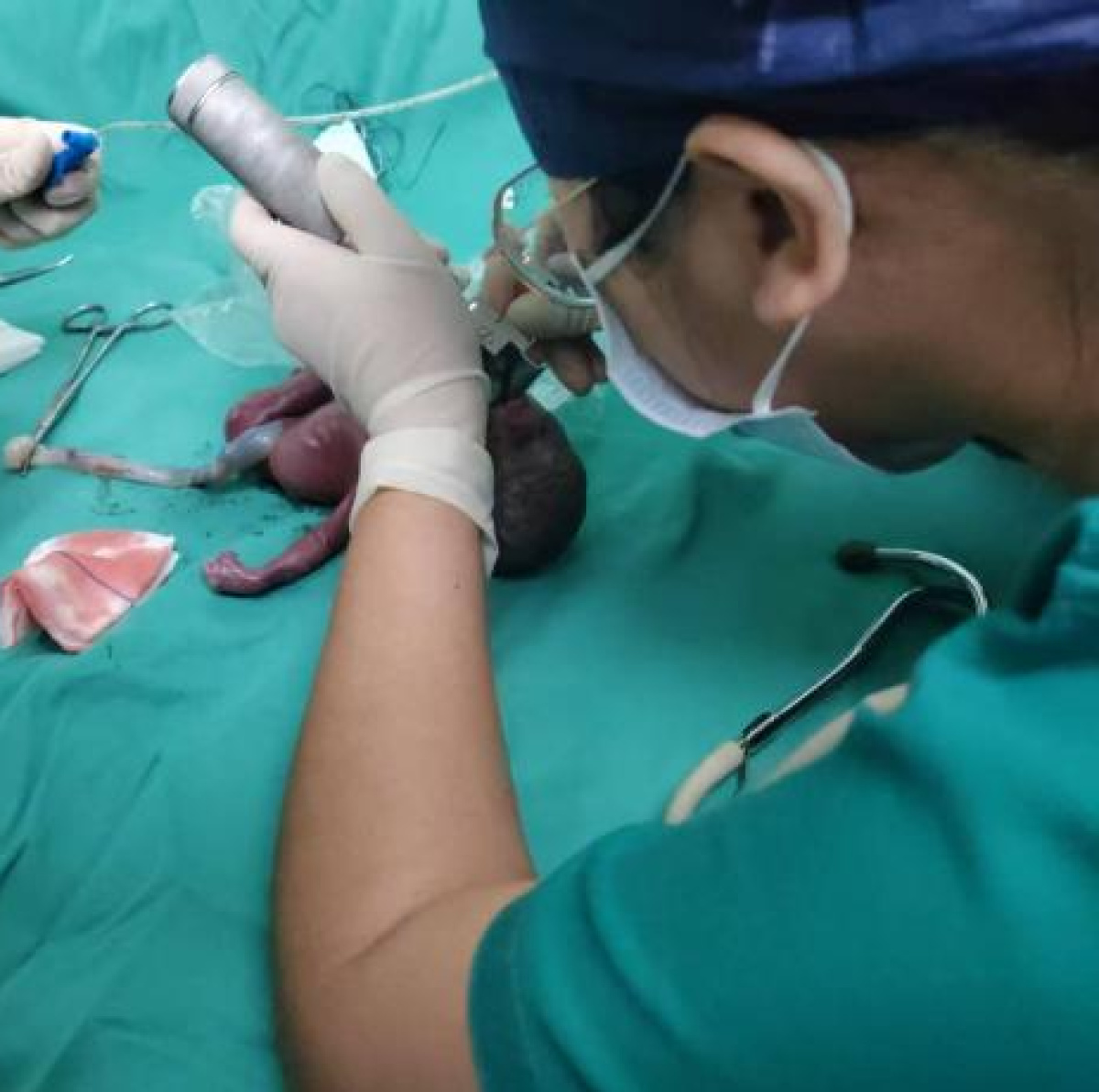
营养支持是超早产儿生存的另一大挑战。由于超早产儿的器官发育不够成熟,需要根据具体情况来制定有针对性的喂养方案。
初始阶段,将母体初乳(产后72小时内分泌的乳汁)少量、多次地滴入或涂抹于新生儿口腔黏膜表面,其核心是借助初乳中丰富的生物活性成分,通过口腔黏膜接触,让胎儿获取母乳中的免疫因子,激活新生儿的局部免疫防御系统,逐步促进胃肠道功能成熟。随后,以每12小时1毫升的极低奶量开始微量喂养,密切观察耐受情况,逐步增加喂养频次和剂量;同时,根据患儿的能量密度需求,在母乳中添加强化剂,或选用特殊配方奶,确保营养摄入充足。而整个过程中,静脉营养会同步提供支持,并随着肠内营养的逐步推进,逐渐减少静脉输注量,最终帮助患儿实现自主经口喂养。
“对一个500g的孩子来讲,我们不是只看这个孩子能不能救活,还要看这个孩子长大能不能健康。”周川解释道,新生儿科的发展,并不单单是要救活这些孩子,更不能是“脑瘫的制造厂”。长期的随访与干预,更是保障其后续健康成长的关键。
当孩子出院回家后,周川和他的同事们也会定期对孩子进行随访,除了评估身长、体重、头围等体格发育指标,同时也重点监测神经行为发育水平,包括追视能力、握持反应、抬头翻身等关键指标,及时发现发育异常。“对于出现发育迟缓的患儿,我们也会及时介入康复训练和营养脑神经的药物治疗,尽最大努力帮助他们追上正常发育节奏。”
除了对超早产儿全流程的跟踪随访,新生儿重症监护病房(NICU)里还有一种充满温情的护理方式。
周川推荐在后期条件允许的情况下,使用“袋鼠式护理”,来帮助稳定孩子的情况。袋鼠式护理又名皮肤接触护理(skin-to-skincare),就像袋鼠妈妈将宝宝拥入育儿袋,母亲将宝宝贴在自己的胸口,再用浴巾将两人包裹好,让宝宝感受到妈妈的心跳、体温和气味。周川告诉记者,“有的孩子一直得吸氧,结果妈妈连着来了几天(做袋鼠式护理),孩子真的就能停氧。”