很多女性对身体的“变化”很能忍。月经量突然变多了,先归因于最近太累;经期拖得更久了,觉得是年龄到了;小肚子微微鼓起,第一反应是长胖;尿频、便秘反复出现,也常被当成肠胃或膀胱的小毛病。问题在于,子宫肌瘤往往就是这样“悄悄混进日常”,不一定一上来就给你剧烈疼痛,却能用一段很长的时间,把人拖进贫血、疲惫、焦虑和生活质量下降里,这种慢慢加重的负担,才是很多人说的“沉重”。

子宫肌瘤本质上是子宫平滑肌细胞的良性增生,它很常见,也并不等于“会变坏”。真正需要警惕的,是它长在什么位置、长到多大、有没有引起症状。长在子宫腔附近的,可能更容易带来经量增多、经期延长;长在子宫外侧或较大的,可能产生压迫感,出现下腹坠胀、尿频、排便不畅;还有一类并不闹腾,却在备孕或怀孕时“添乱”,让人误以为只是体质差、压力大。也正因为表现太分散,很多人拖着拖着,拖到脸色发白、心慌乏力、爬楼都喘,才意识到不是小问题。
那为什么有的人更容易“中招”?与其把原因简单归结为“体寒”“气血不足”或“运气不好”,不如更理性地看:肌瘤的发生和生长,和激素水平波动、遗传易感性以及代谢状态等因素有关。这里提醒三类女性要更上心一些。
第一类是处在生育期后段或围绝经期过渡阶段的女性,尤其是三十多岁到五十岁前后。这个阶段并不等同于“开始走下坡路”,但激素波动更明显,子宫对激素信号更敏感,肌瘤更容易被“喂大”。很多人此时工作家庭两头扛,睡眠不足、情绪紧绷,月经变化也更容易被当成“正常”。可一旦出现经量明显增加、经期超过以往很多天,或者每次来月经都像“放不住”,就别仅仅用“熬一熬”来应对。

第二类是有家族倾向或既往史的人。母亲、姐妹有肌瘤史,自己以前被提示有小肌瘤,或者曾经出现过不明原因的经量增多,这类人更像是“底子里更容易长”。遗传并不是命运,但意味着你需要更早建立监测意识。因为同样大小的肌瘤,有的人几乎无感,有的人却能被月经和贫血折磨得很难受。对这类人来说,“有没有症状”固然重要,“有没有在变大、位置有没有影响子宫腔”同样关键。
第三类是代谢负担较重的人,比如体重超标、腹部脂肪明显、长期久坐、饮食偏油甜、合并血压或血糖波动的人群。脂肪组织远非单纯的“能量仓库”。它积极投身激素代谢与炎症信号调控,以间接途径影响肌瘤的发生与增长。其在机体中的复杂作用不容小觑。现实里不少人把腹围变大完全当作发福,却忽略了肌瘤造成的腹部隆起和胀满感,可能和单纯胖不一样。越是这种“看起来像生活方式问题”的表现,越容易被忽视。
说到这里,很多人会问:既然多数是良性的,那是不是可以不管?关键就在“症状和影响”四个字。肌瘤最常见也最“磨人”的后果,是慢性失血导致的缺铁性贫血。你可能会觉得只是累、头晕、记性差、指甲变脆、心慌,甚至情绪也变得不稳定,长期下来工作效率下降、睡眠更差,又反过来加重身体负担。另一类影响是压迫感带来的尿频、夜尿、便秘、腰骶酸胀,严重时会把生活切成碎片。还有一类更隐蔽,体现在备孕困难、反复不顺利或孕期问题上,尤其当肌瘤靠近子宫腔、影响内膜环境时,更值得评估。

因此,“别拖着不管”并不是让所有人都紧张,而是把就医边界划清楚。只要出现以下情况,就建议尽快做一次妇科评估和影像检查:月经量明显增多或经期明显延长,已经影响日常;出现贫血相关表现,或者体检提示血红蛋白下降;下腹部持续坠胀、压迫感明显,伴尿频或排便不畅;短时间内腹围增加很快,或摸到下腹包块;备孕一段时间不理想,或准备怀孕想把风险先排清;绝经后仍出现阴道出血或“肿块变大”的感觉,更要及时检查,因为这已经不属于常规的生理波动范畴。
处理肌瘤的思路也不复杂,核心是“看症状、看大小位置、看增长速度、看生育需求”。没有症状、体积小且稳定的,可以定期复查,重点观察变化;有明显症状或影响生活、影响生育计划的,则需要和医生一起讨论合适的干预方式,可能包括保留子宫的处理、针对肌瘤的微创技术或其他手段。日常层面,能做的也很实在:把体重和腰围管住,减少久坐,保证规律睡眠,饮食上更偏向清淡均衡,尤其把富含铁和优质蛋白的食物安排进来,避免在经量大时继续“随便对付一口”。这些做法不神奇,但能帮助你把贫血、疲惫和代谢负担这几条“加重链”截断。
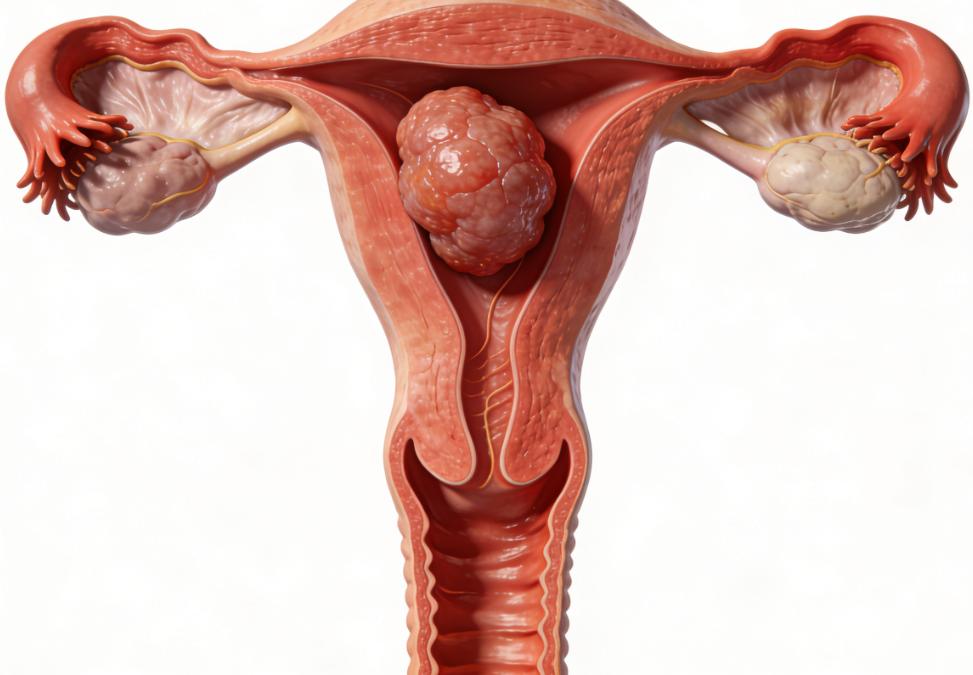
从中医角度看,肌瘤常被归入“癥瘕”范畴,重在气血运行不畅与冲任失调的长期累积。把它翻译成更现代的话,就是别让长期的睡眠紊乱、压力过载、运动不足和饮食失衡,持续推着身体往失衡方向走。中西医的共识其实很朴素:越早看清问题的性质,越能用更小的代价把局面稳住。
子宫肌瘤的“沉重”,往往不在于它的名字有多吓人,而在于你把它当作小事拖着不管,最后把生活拖得越来越难。把该做的检查做了,把能调整的习惯调整了,把需要干预的时机抓住,才是对自己最划算的负责。
本文为健康科普,不替代面诊诊断与治疗决策;如需用药或选择具体方案,请在医生指导下进行。